HÄUFIGE LÄSIONEN PERIPHERER NERVEN IM WEHRMEDIZINISCHEN ALLTAG
Common lesions of peripheral nerves in military environment
Aus der Abteilung VI A, Neurologie (Leiter: Oberstarzt PD Dr. med. F. Weber) des Bundeswehrkrankenhauses Ulm (Chefarzt: Generalarzt Dr. A. Kalinowski)
Andreas Harth
WMM, 59. Jahrgang (Ausgabe 2/2015; S. 45-49)
Zusammenfassung
Periphere Syndrome stellen einen beträchtlichen Anteil in der neurologischen Fachuntersuchungsstelle im Bundeswehrkrankenhaus (BwKrhs) Ulm dar. Eine rasche Erkennung der häufigen Kompressionssyndrome durch den Truppenarzt ermöglicht eine verzugslose Therapie und rasche Genesung und damit verbunden die Wiederherstellung oder Aufrechterhaltung der Dienstfähigkeit.
Die neurologische Untersuchung mit elektrophysiologischer und neurosonologischer Diagnostik sichert die Diagnose und mögliche zugrundeliegende prädisponierende Faktoren wie zum Beispiel hereditäre Neuropathien. In diesem Artikel wird auf häufige Syndrome und Läsionen wie das Carpaltunnelsyndrom, das Sulcus ulnaris Syndrom, die Peroneuslähmung und Plexopathien eingegangen; auch deren rasche Behandlungsmöglichkeiten werden aufgezeigt.
Schlüsselworte: Periphere Nerven, Lähmung, Kompression, Plexopathie, hereditäre Neuropathie

Summary
Syndromes of peripheral nerve lesions are a dominating cause for visiting the neurological outpatient clinic of the military hospital in Ulm. A fast detection of the most frequent compression neuropathies at unit level facilitates a therapy without delay, leading to fast regeneration which enables the soldier to stay fit for duty d or to restore his medical fitness. The neurological examination including electrophysiological and neurosonological diagnostics is ensuring the diagnosis and sometimes reveals additional predisposing factors like e.g. hereditary neuropathies. In this article we focus on common syndromes and lesions like the syndrome of the carpal tunnel, ulnar neuropathy at the elbow, the peroneal nerve palsy and plexopathies as well as their proper and quick therapeutic strategies.
Keywords: Peripheral nerves, palsy, compression, plexopathy, hereditary neuropathy
Einführung
Erkrankungen peripherer Nerven oder von Nervenwurzeln stellen einen beträchtlichen Anteil der Indikationen zur Vorstellung in der Neurologie dar. Ursächlich hierfür sind vorwiegend Kompressionen oder Irritationen im Rahmen degenerativer Erkrankungen wie zum Beispiel von Bandscheibenvorfällen oder Engpass-Syndrome. Einen ebenso nicht zu unterschätzenden Anteil bilden die hereditären Neuropathien, welche mit einer Prävalenz von bis zu 1 : 2 500 die häufigste erbliche neurologische Erkrankung ausmachen und für periphere Kompressionssyndrome prädestinieren. Insbesondere im militärischen Umfeld erlangen diese Erkrankungen eine besondere Bedeutung, da in einzelnen Verwendungen lange Zwangshaltungen und die punktuelle Belastung an exponierten Stellen unausweichlich sind. Auch ist in diesem Zusammenhang oft die Frage zu klären, ob der Soldat in seine bisherige Verwendung zurückkehren kann, ohne weitere gesundheitliche Risiken in Kauf zu nehmen. Dieser Artikel soll dazu beitragen, die häufigen Kompressionssyndrome zu erkennen und eine frühzeitige Behandlung bereits vor der fachärztlichen Vorstellung zu ermöglichen. Eine fachärztliche Untersuchung und Diagnostik ist jedoch hierdurch nicht zu ersetzen.
Anatomie
Die Diagnose einer peripheren Nervenläsion kann im Allgemeinen klinisch gestellt werden und orientiert sich an entsprechenden Reizerscheinungen (Schmerz, Parästhesien) bzw. sensiblen (Beeinträchtigung der Oberflächensensibilität) oder motorischen (Paresen und Reflexverlust) Ausfällen in den jeweiligen Versorgungsgebieten des gemischten Nerven, des Plexusanteils oder der betroffenen Wurzel. Liegen Ausfälle vor, so handelt es sich um ein Kompressionssyndrom, im Falle von Reizerscheinungen um eine Irritation.
Die Läsion kann zum einen akut auftreten, wie zum Beispiel im Rahmen von stumpfen oder penetrierenden Traumata, sich jedoch ebenso subakut - beispielsweise durch entzündliche Prozesse - entwickeln. Darüber hinaus sind insbesondere im Rahmen degenerativer Veränderungen schleichende Entwicklungen über monate und Jahre möglich.
Insbesondere im Falle akuter und subakuter Erkrankungen entscheiden die therapeutischen maßnahmen der ersten Tage über den weiteren Verlauf der Erkrankung, wohingegen chronische Läsionen eine abwartende Haltung rechtfertigen können.
Der Schlüssel zur Diagnose ist immer die Anamnese.
Häufige Krankheitsbilder
Die im allgemeinen auch im truppenärztlichen Sprachgebrauch am häufigsten verwendeten Begriffe sind die des Carpaltunnelsyndroms (CTS) bzw. des Sulcus ulnaris Syndroms (SUS); nicht selten werden jedoch die beiden an sich grundsätzlich verschiedenen Krankheitsbilder miteinander verwechselt. Beiden gemein ist der Umstand, dass es sich um klassische Engpass-Syndrome handelt, also im Wesentlichen um Druckläsionen an natürlichen, durch den Nerv zu passierenden anatomischen Engstellen. Eine Lumeneinengung kann genauso ursächlich sein wie eine Schwellung des betreffenden Nerven; stets besteht eine Störung der mikrozirkulation durch eine Druckerhöhung.

Carpaltunnelsyndrom
Ätiologie
Beim CTS wird der Nervus medianus bei seinem Eintritt in die Handinnenfläche unter dem Ligamentum carpi transversum komprimiert, was zu Symptomen in seinem Versorgungsgebiet führt. Sensibel versorgt der Nervus medianus die volarseitigen Anteile der Finger I bis III sowie die radiale Seite von D IV unter Einschluss der Fingerkuppen. motorisch versorgt er die Thenarmuskulatur, der zugehörige Kennmuskel ist der m. abductor pollicis brevis. Die Läsion im Bereich des Carpaltunnels ist die bei Weitem häufigste des Nervus medianus; proximale Läsionen sind seltener und werden in diesem Artikel auch nicht weiter behandelt.
Symptomatik
In der Anamnese ist somit zumeist eine sensible Störung vorwiegend der Finger I bis III zu finden, motorische Ausfälle treten regelhaft erst bei fortgeschrittenem CTS hinzu. Der Patient beklagt häufig nächtliche Armschmerzen (Brachialgia praesthetica nocturna), welche sich nicht auf die Hand beschränken, sondern über den Ellenbogen bis in die Schulter ausstrahlen können und damit auch an proximaler gelegene Ursachen denken lassen. Das Ausschütteln der Hand verschafft zumindest im Anfangsstadium häufig rasche und deutliche Linderung.
In der Untersuchung kann das Abspreizen des Daumens senkrecht zur Handfläche abgeschwächt sein (M. abductor pollicis brevis), der Daumen kann zum Greifen nur eingeschränkt abgespreizt werden, es findet sich das sogenannte Flaschenzeichen (Abbildung 1). Die klinische Untersuchung der weiteren Thenarmuskeln bringt wenig zusätzlichen Informationsgewinn, da diese nicht selten parallel durch den N. ulnaris versorgt werden. Das oft beschriebene Hoffmann-Tinel-Klopfzeichen (Parästhesien im Versorgungsgebiet, ausgelöst durch Klopfen auf den Nervenstamm mit den Fingern) ist ein äußerst unsicheres und von marginaler Sensitivität und Spezifität, so dass das die Abwesenheit keine Aussage erlaubt.
Im Anamnesegespräch ist explizit nach auslösenden Tätigkeiten zu fragen, beispielsweise nach außerordentlicher handwerklicher Tätigkeit; dies hat großen therapeutischen Einfluss. Das Bild einer Schwurhand hat stets eine Läsion proximal des Ellenbogens als Ursache.
Therapie
Im Falle akuter, klar tätigkeitsbezogener Carpaltunnelsyndrome ist die passagere nächtliche Ruhigstellung mittels einer entsprechend Orthese, gefolgt von beschwerdeabhängiger Belastung, in der Regel die Therapie der Wahl. Im Falle chronischer Carpaltunnelsyndrome bietet die operative Sanierung mittels Spaltung des Ligamentum carpi transversum langfristig die besten Ergebnisse. Auch im Falle ausgeprägter akuter Carpaltunnelsyndrome mit z B erheblicher sensibler Beeinträchtigung und daraus resultierender Behinderung (Schließen von Knöpfen nicht möglich) kann eine frühzeitige Dekompression Therapie der Wahl sein.
Differenzialdiagnose
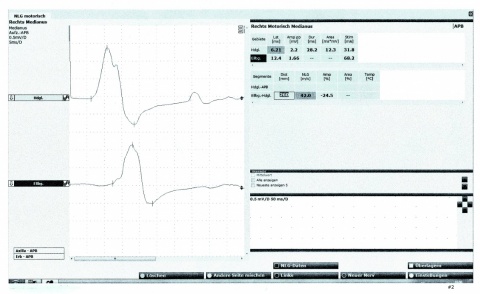
Differenzialdiagnostisch muss im Wesentlichen an eine Radikulopathie C7 gedacht werden; hier ist jedoch regelhaft der Daumen ausgespart, auch sind begleitende Cervicobrachialgien typisch. Im Falle einer Kompression ist der Tricepssehnenreflex abgeschwächt oder erloschen, was durch eine medianusläsion nie erklärt werden kann. Im Falle eines CTS ist die DML (distal motorische Latenz) häufig über 4,2 ms verlängert (Abbildung 2).
Sulcus ulnaris Syndrom
Ätiologie
Der N. ulnaris versorgt sensibel Dig V und den ulnarseitigen Anteil von Dig IV sowie die volare und dorsale ulnare Handkante. Er beteiligt sich nicht an der sensibeln Versorgung des Unter- oder Oberarmes. Durch bereits proximal des Ellenbogens abgehende Äste erfolgt die Versorgung der mm. flexor carpi ulnaris und flexor digitorum profundus, distal des Ellenbogens versorgt er die muskulatur des Hypothenars sowie die kleinen Handmuskeln.
Das SUS wird für gewöhnlich durch eine Kompression des N. ulnaris in seinem Verlauf im Cubitaltunnel oder der Ulnarisrinne im Bereich des medialen Ellenbogens verursacht. Wie beim Carpaltunnelsyndrom kann einen akute vermehrte Druckbelastung, aber auch eine anlagebedingte Störung, ursächlich sein.
Symptomatik
Die Patienten beklagen sensible Ausfälle im entsprechenden Versorgungsgebiet und über Schwäche, v. a. wenn die Gebrauchshand betroffen ist. Zunächst oft fluktuierender Verlauf bis zum Eintreten einer persistierenden Taubheit der Finger IV und V. Schmerzen finden sich in der Anamnese selten, auch ist erfahrungsgemäß nur in wenigen Fällen ein auslösendes moment zu eruieren.
In der klinischen Untersuchung ist bei motorischen Ausfällen ein positives Froment Zeichen (Abbildung 3) zu finden, auch die Fingerab- und adduktion sind betroffen.
Therapie
Die Therapie richtet sich grundsätzlich nach dem Beschwerdebild. Das akut aufgetretene, ggf. sogar mit einer Überbelastung klar in Verbindung zu bringende SUS spricht regelhaft gut auf eine konservative Therapie an. Um weiteren Druck zu vermeiden, sollte der N. ulnaris im Ellenbogenbereich abgepolstert werden. Dies ist zum einen durch entsprechende handelsübliche Bandagen möglich, welche vom Patienten bedarfsweise angezogen werden können, aber auch bereits die nächtliche Umwickelung des betroffenen Ellenbogens mit Handtüchern ist eine effektive maßnahme. Die Operation mit oder ohne Vorverlagerung des Nerven bleibt i.d.R. Einzelfällen vorbehalten.
Differenzialdiagnose
Vorrangig ist an eine Radikulopathie C8 zu denken. Wie bereits im Falle des CTS ist auch hier eine Cervicobrachialgie für gewöhnlich ein Begleitsymtom; auch müssen sensible Ausfälle oder Reizerscheinungen proximal des Handgelenkes an eine andere Ursache denken lassen. Im Falle einer erheblichen C8-Kompression sind weiterhin auch Paresen der Thenarmuskulatur zu erwarten. Klinisch bereitet manchmal die Differenzialdiagnose zum Loge de Guyon Syndrom Schwierigkeiten; hier handelt es sich um die distale Kompression des N. ulnaris im Bereich des Handgelenkes mit einer dem SUS ähnlichen Symptomatik. Das Loge de Guyon Syndrom ist jedoch erheblich seltener, die Differenzialdiagnose wird elektrophysiologisch gestützt.
Peroneusparese
Ätiologie
Der N. peroneus communis entstammt wie auch der N. tibialis dem N. ischiadicus. Der Abgang des Peroneusnerven ist sehr variabel, liegt jedoch stets proximal der Fossa poplitea. In seinem weiteren Verlauf wendet er sich nach lateral und verläuft sehr oberflächennah unterhalb des Fibulaköpfchens in den Unterschenkel. Er teilt sich in den superfiziellen und den profunden Anteil; der N. peroneus superficialis versorgt im Wesentlichen den lateralen Unterschenkel sowie den Fußrücken und die Zehenzwischenräume sensibel, weiterhin die mm. peronei. Eine Ausnahme stellt der erste Zehenzwischenraum dar; hier handelt es sich um das sensible Versorgungsgebiet des N. peroneus profundus, welcher die gesamte Extensorengruppe des Unterschenkels motorisch versorgt.
Die Schädigung des N. peroneus kann grundsätzlich auf allen Höhen erfolgen. Proximal besteht die möglichkeit einer Ischiadicusläsion, wobei zum Beispiel im Rahmen von Druckläsionen vorwiegend die peronealen Fasern betroffen sind und der Anteil des N. tibialis keinerlei Schädigung aufweist. Die Ursache der höheren Vulnerabilität der peronealen Fasern ist bislang nicht eindeutig geklärt. Der Hauptläsionsort liegt sicherlich im oberflächlichen Verlauf im osteomuskulär begrenzten Kanal im Bereich distal des Fibulaköpfchens, wo der Nerv z. B. durch knieende Tätigkeiten, aber auch durch längeres Übereinanderschlagen der Beine komprimiert werden kann.
Ein weiterer Läsionsort liegt im Unterschenkel, wo der profunde Anteil im Rahmen eines Kompartmentsyndroms Schaden erleiden kann.
Symptomatik
Eine vollständige Läsion des N. peroneus communis zeigt sich in einem sensiblen Ausfall im Bereich des lateralen Unterschenkels sowie des Fußrückens. Klinisch imponiert eine Fußheberparese, auch die Zehen können nicht gestreckt werden. Der Patient zeigt das klassische Gangbild eines Stepperganges. Die Pronation ist ebenso paretisch aufgrund der Beeinträchtigung der mm. peronei. Im Falle einer Läsion des profunden Astes findet sich eine Parese der Extensoren in Verbindung mit einer Hypästhesie im ersten Interdigitalraum. Danach muss explizit in der Untersuchung gefragt werden, da bereits leichte stumpfe Traumata ein Kompartmentsyndrom auslösen können und hier alleine die zeitnahe operative Sanierung dauerhafte Beeinträchtigungen zu vermeiden vermag.
Therapie
Wie bei allen Druckläsionen ist die weitere Druckbelastung des Nerven unbedingt zu vermeiden. Die häufigsten Läsionen sind hierdurch bereits gut behandelbar. Im Falle eines Kompartmentsyndroms ist die unverzügliche chirurgische Intervention unentbehrlich.
Differenzialdiagnose
Im Wesentlichen muss die Peroneuslähmung von der Radikulopathie L5 abgegrenzt werden. Im Falle eines L5 Syndroms mit begleitenden Paresen ist in der Regel der m. gluteus medius als L5-, jedoch nicht peroneusversorgter muskel betroffen. Klinisch zeigt sich dies in einer Parese der Hüftabduktion sowie dem typischen Trendelenburgschen Hinken mit Herabsinken des Spielbeins bzw. positivem Hip-Lag-Zeichen (siehe WMM 10-11/14, S. 358).
Läsion Plexus cervicobrachialis
Ätiologie
Der Plexus cervicobrachialis setzt sich aus Anteilen der Wurzeln C5 bis Th1 zusammen. Aus ihnen gehen die Nerven hervor, die die muskulatur des Armes und des Schultergürtels versorgen. Wir unterscheiden einen posterioren, einen lateralen und medialen Faszikel sowie einen supra- und infraklavikulären Teil. Klinisch für den Nicht-Neurologen relevant sind die Aufteilung in einen oberen Plexus (C5/C6) sowie unteren Plexus (C8/Th1). Im Rahmen von Traumata, hier insbesondere Hochrasanztraumata bei motorradfahrern, kommt es nicht selten zu erheblichen Verletzungen des Plexus, teilweise auch mit Wurzelausrissen, besonders der unteren Anteile. Auf diese erhebliche Verletzung mit auch ungünstiger Prognose wird im weiteren Verlauf nicht eingegangen, da es in der truppenärztlichen Sprechstunde von untergeordneter Bedeutung ist. Durch Gepäckmärsche oder auch andere Belastungen der Schulter im Rahmen von Trageübungen oder auch Zwangshaltungen werden vorwiegend obere Plexusanteile in mitleidenschaft gezogen. Im Rahmen von Prozessen der Lungenspitze (Pancoast-Tumor) kann es zu einer Infiltration oder Kompression des unteren Plexus kommen, woraus sich langsam entwickelnde Paresen oder auch ein Horner Syndrom entstehen können.
Symptomatik
Die Patienten können, wenn Sie mit den Beschwerden die Sprechstunde besuchen, recht klar das auslösende Ereignis schildern, auch wenn sie es nicht selbst unmittelbar kausal hiermit in Verbindung bringen. Nicht selten kommt es zum Beispiel auch noch einen Tag nach Abschluss der Übung oder des Ausbildungsvorhabens zu einer verzögerten Verschlechterung der Symptomatik. Im Falle einer oberen Plexuslähmung (Duchenne-Erb) sind vorwiegend die muskeln des Schultergürtels betroffen. Am auffälligsten hierbei ist die paretische Armabduktion durch Lähmung des m. deltoideus (C5), wie aber auch die beeinträchtigte Außenrotation und - in geringerem Ausmaß - die Armbeugung. Gelegentlich findet sich im Rahmen dieser Läsionen auch eine Scapula alata. Diese wird, wenn solitär als Ausdruck einer Läsion des N. thoracicus longus vorhanden, oftmals vom Patienten selbst nicht bemerkt. Sie wird klinisch apparent, wenn der Patient dem Untersucher den Rücken zudreht und den Arm antevertiert oder sich mit gestreckten Armen an der Wand abstützt.
Die untere Plexuslähmung (Déjerine-Klumpke) betrifft vorwiegend die muskulatur des Unterarmes und der Hand. Insgesamt folgen die sensiblen und motorischen Ausfallserscheinungen keinem radikulären oder peripher nervalen Muster.
Therapie
Im Falle komplexer Traumatisierungen besteht ggf. die möglichkeit einer unmittelbaren oder verzögerten operativen Sanierung mit dem Versuch einer Anastomosierung, Wurzelausrisse sind in aller Regel einer direkten Therapie nicht zugänglich.
Die Druckläsionen, welche zum Beispiel im Rahmen von militärischen Übungen oder Ausbildungsvorhaben erlitten werden, heilen zu einem großen Teil folgenlos aus, wenn auch der Verlauf protrahiert sein kann. In Abhängigkeit vom Ausmaß der Schädigung kann nach Wallerscher Degeneration ein Aussprossen neuer Axone zur Regenration notwendig werden. Im mittel beträgt die Wachstumsgeschwindigkeit ca. 1 - 2 mm pro Tag. Wie bei allen Druckläsionen muss jede weitere darüber hinausgehende Druckwirkung vermieden werden.
Differenzialdiagnose
Stets sind radikuläre Läsionen und Erkrankungen der peripheren Nerven abzugrenzen. Im Falle einer unteren Plexuslähmung muss auch an eine Raumforderung im Bereich der Lungenspitze gedacht werden, eine unnötige zeitliche Verzögerung der Diagnostik muss unterbleiben.
Hereditäre Neuropathien
Im Rahmen der elektrophysiologischen Diagnostik können regelmäßig hereditäre Neuropathien diagnostiziert werden. Die häufigste, mit einer Prävalenz von 1:2 500 vorkommende, ist die Charcot marie Tooth Neuropathie. Es handelt sich hierbei um eine heterogene Gruppe von teils demyelinisierenden oder axonalen Neuropathien, die mit einer erhöhten Vulnerabilität der peripheren Nerven einhergehen. Die Diagnose wird elektrodiagnostisch gestellt und kann durch die freiwillige genetische Diagnostik gesichert werden.1
Nicht selten werden diese Störungen im jungen Erwachsenenalter klinisch manifest. Eine frühzeitige Diagnose kann einen wesentlichen Beitrag im Rahmen der Berufswahl leisten, da ein betroffener Soldat beispielsweise für eine infanteristische Verwendung nicht geeignet ist.
Diskussion
Im militärischen Alltag in der Fachuntersuchungsstelle Neurologie spielen die in diesem Artikel vorgestellten Krankheitsbilder eine wesentliche Rolle. Sie sind hier neben den noch weiter verbreiteten monoradikulopathien durch degenerative Wirbelsäulenerkrankungen ein Hauptkonsultationsgrund.
Die Diagnostik stützt sich im Wesentlichen auf die Anamnese sowie die klinischen Befunde. Gestützt wird die Diagnose durch die in der Fachuntersuchungsstelle zur Verfügung stehenden elektrophysiologischen Untersuchungen wie die Elektroneurographie und die Elektromyographie. Insbesondere bei Nervenkompressionssyndromen findet die Neurosonologie zunehmend Anwendung und erlangt einen immer höheren Stellenwert, da sie es ermöglicht, unmittelbar und ohne Schädigung Bilder des betroffenen Nerven anzufertigen und auch dynamische Prozesse, wie zum Beispiel die Luxation des N. ulnaris bei Bewegung in der Funktion, aufzuzeigen.
Ergänzende bildgebende Verfahren wie Röntgen, CT oder das mRT bleiben vereinzelten Fragestellungen oder untypischen Verläufen vorbehalten und sind nicht selten entbehrlich.
Klare Syndrome - wie beispielsweise ein Carpaltunnelsyndrom - können klinisch auch von Nicht-Neurologen erfasst und als wahrscheinlich diagnostiziert werden. Auch andere Kompressionssyndrome oder Druckläsionen sind außerhalb des Krankenhauses diagnostizierbar und eine entsprechende Therapie kann bereits begonnen werden. Die hier vorgestellten Erkrankungen bedürfen oft nur geringer maßnahmen, um eine Besserung zu erzielen, teure oder gar potenziell schädigende Therapieverfahren sind in aller Regel nicht indiziert. Die Substitution mit Vitaminen der B Reihe bei Druckläsionen ist ohne nachgewiesenen Effekt. Eine neurologische Vorstellung ist auch zur Erkennung begleitender prädisponierender Erkrankungen geboten.
Fazit
Der Truppenarzt ist im Falle der Behandlung von Soldaten derjenige ärztliche Ansprechpartner, welcher die Arbeitsumstände und Belastungen der jeweiligen Truppengattungen oder Einheiten am besten einzuschätzen weiß. Durch die täglichen Kontakte kann er erfassen, welche Erkrankungen oder Verletzungen mit einer entsprechenden Regelmäßigkeit oder Häufigkeit am Standort auftreten und kann damit auch im Rahmen der Gesunderhaltung präventiv tätig werden. Hierzu ist eine gewisse Kenntnis der Pathomechanismen auch neurologischer Erkrankungen von Nöten und hilfreich. Auch der bei Übungen, Ausbildungsvorhaben und im Einsatz begleitende Arzt sollte an Druckläsionen peripherer Nerven denken und ggf. frühzeitig eingreifen, wenn erste Symptome einer Plexusläsion im Rahmen von Zwangshaltungen auftreten. Das frühe Unterbrechen und wiederkehrende Pausen verhindern im Einzelfall langwierige Verläufe, in welchen der Soldat teilweise vollständig aus dem Routinedienst oder der Ausbildung ausscheidet.
Eine frühe Therapie kann auch bei erst späterem neurologischen Vorstellungstermin bereits durch den Truppenarzt eingeleitet werden; im Falle akuter Läsionen sollte im Zweifel die notfällige Vorstellung erfolgen.
Von der Veranlassung bildgebender Verfahren ohne fachärztliche Empfehlung sollte im Sinne des Strahlenschutzes (CCT) und nicht zuletzt auch aus wirtschaftlichen Gründen Abstand genommen werden. Die Supplementierung mit B-Vitamin Präparaten ist ohne nachgewiesenen Nutzen, die Entlastung komprimierter Nerven hingegen nicht.
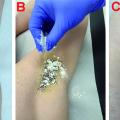
Abb. 1: Flaschenzeichen (rechts)
Aufgrund der Abduktionsschwäche des Daumens im Rahmen einer Medianus-Läsion kann ein runder Gegenstand nicht wie gewohnt umfasst werden.
Abb. 2: Neurographie bei CTS
Die mit 6,2 ms verzögerte Distal motorische Latenz (DML, Normwert bis 4,2 ms) bestätigt auch elektrophysiologisch das klinisch vorhandene Carpaltunnelsyndrom.
Abb. 3: Froment Zeichen (rechts)
Der Patient wird aufgefordert, einen flachen Gegenstand oder auch ein Blatt Papier mit beiden Händen bei gestrecktem Daumen zwischen Daumen und Zeigefinger zu fixieren und unter Zug zu setzen. Die Adduktionsschwäche des Daumens durch eine Läsion des Nervus ulnaris wird durch die Flexion im Daumenendglied (M. flexor pollicis longus, medianusinnerviert) kompensiert.
Bildquellen: Abb. 1 - 3: Oberfeldarzt Dr. Harth, Ulm
Datum: 25.02.2015
Quelle: Wehrmedizinische Monatsschrift 2015/2