NUKLEARMEDIZIN AM BUNDESWEHRKRANKENHAUS ULM: KLINISCHE ASPEKTE DER HYBRIDBILDGEBUNG – TEIL I: OPERATIVE FACHDISZIPLINEN
Nuclear Medicine at the Bundeswehr Hospital Ulm: Clinical Aspects of Hybrid-Imaging – Part I: Operative Disciplines
Aus der Nuklearmedizin (Leitender Arzt: Oberfeldarzt Dr. B. Klemenz) am Bundeswehrkrankenhaus Ulm (Chefarzt: Generalarzt Prof. Dr. Dr. E. Grunwald)
B. Klemenz
Die molekulare Bildgebung mit radioaktiven Arzneimitteln ist wesentlicher Bestandteil der Nuklearmedizin, neben der Labordiagnostik und der Therapie. In den letzten Jahren hat die Integration von Stoffwechsel und Morphologie mit der Inbetriebnahme von Hybrid-Scannern dem Fachgebiet einen großen Aufschwung gegeben. Der Sanitätsdienst der Bundeswehr hat diese Entwicklung rechtzeitig erkannt und durch die Beschaffung modernster Geräte gefördert.
Zusammenfassung
Die molekulare Bildgebung mit radioaktiven Arzneimitteln ist wesentlicher Bestandteil der Nuklearmedizin, neben der Labordiagnostik und der Therapie. In den letzten Jahren hat die Bildfusion von Stoffwechsel und Morphologie mit der Inbetriebnahme von Hybrid- Scannern dem Fachgebiet einen großen Aufschwung gegeben Der Sanitätsdienst der Bundeswehr hat diese Entwicklung rechtzeitig erkannt und durch die Beschaffung modernster Geräte gefördert. Dadurch konnte sich die Nuklearmedizin im Bundeswehrkrankenhaus (BwKrhs) Ulm in den letzten 10 Jahren zu einem wichtigen Dienstleister im Krankenhaus selbst und Ansprechpartner für Spezialuntersuchungen in der Region entwickeln. Der Übersichtsbeitrag zeigt anhand von Fallbeispielen den Stellenwert der integrierten Bildgebungsmethoden, das heißt Kombinationen der Single Photon Emission Computed Tomography und Computertomographie (SPECT/CT) oder der Positronen-Emissions- Tomographie und Computertomographie (PET/CT), aus der Perspektive der operativen Fachdisziplinen.
Summary
Molecular imaging with radiopharmaceuticals is an essential part of nuclear medicine, besides the radio-immunoassay laboratory and therapy. In the last years integration of metabolism and morphology has pushed forward the status of nuclear medicine. The medical service of the German Armed Forces has identified this development and thus promoted it with the acquisition of state-of-the-art nuclear medicine equipment. Thus during the last 10 years the Nuclear Medicine department within the Bundeswehr hospital in Ulm has evolved into an important diagnostic provider and counterpart for regional health care ser - vices in specific issues. This overview shows the clinical value of hybrid-imaging, i.e. combinations of Single Photon Emission Computed Tomography and computer tomography (SPECT/CT) or positron emission tomography and computer tomography (PET/CT), from an surgical point of view.
Einführung
Die Nuklearmedizin ist, verglichen mit der Chirurgie und Inneren Medizin ein relativ junges Fachgebiet, das sich in den 70er Jahren des 20. Jahrhunderts als eigenständige Fachdisziplin etabliert hat und im Sanitätsdienst neben Ulm in den Bundeswehrkrankenhäusern Koblenz und Berlin vertreten ist. Die Anwendung offener radioaktiver Arzneimittel am Menschen zur Darstellung von Stoffwechselprozessen erfordert medizinische Expertise. Obwohl primär kein einsatzrelevantes Fachgebiet, ist die Nuklearmedizin insbesondere auch ein wichtiger Ansprechpartner im interdisziplinären Behandlungskonzept repatriierter ABC-exponierter Soldaten, die im Einsatzland bereits eine präklinische und klinische Akutversorgung erfahren haben.
Zwei Beiträge sollen eine Übersicht der Bandbreite nuklearmedizinischer Untersuchungen mit Fallbeispielen aus der klinischen Routine geben. Im hier vorliegenden ersten Teil steht nach einer allgemeinen Einführung in die Strahlenhygiene und Methodik der Einsatz der Nuklearmedizin in den operativen Disziplinen im Vordergrund. Im Teil 2 wird der Nutzen der nuklearmedizinischen Diagnostik für konservative klinische Fachgebiete anhand von Kasuistiken präsentiert. Unter besonderer Berücksichtigung modernster Bildgebungsmethoden soll der Stellenwert der Nuklearmedizin im Rahmen der Maximalversorgung in einem großen Bundeswehrkrankenhaus dargestellt werden.
Nuklearmedizinische Untersuchungstechnik
In der Nuklearmedizin nutzt man die Eigenschaften radioaktiver Arzneimittel zur Diagnostik und Therapie. Für die nuklearmedizinische Diagnostik werden Nuklide verwendet, die Gammastrahlen aussenden, die den Körper ohne Wechselwirkung durchdringen, während Radiotherapeutika in erster Linie Betastrahler sind, deren Partikelstrahlung im Gewebe nur eine kurze Reichweite hat. Inaktive Arzneimittel werden im sogenannten Heißlabor der Nuklearmedizin mit Radionukliden markiert; das Radiopharmakon wird anschließend dem Patienten, in der Regel intravenös, verabreicht. Dabei handelt es sich um geringste Mengen im mikro- bis nanomolaren Bereich, die keinerlei pharmakodynamische Wirkung haben und mit denen sich – je nach verwendetem inaktiven Tracer – fast alle Stoffwechselwege im menschlichen Körper darstellen lassen. Die molekularbiologische Funktionsdiagnostik stellt ein ausgesprochen sensitives Verfahren dar, das andere Bildgebungsmethoden ergänzt, die primär morphologisch orientiert sind. Dieser komplementäre Charakter von funktioneller und morphologischer Bildgebung hat in den letzten Jahren zu einer Entwicklung beigetragen, die unter dem Namen Hybridtechnologie auch über die Grenzen der Medizin bekannt geworden ist. So wurde im Jahr 2000 das PET/CT vom US-amerikanischen Magazin „Time“ als „Invention of the Year“ prämiert. In den neuen Hybridgeräten sind nuklearmedizinische Detektoren (Positronen-Emissions-Tomographen [PET] oder Gammakameras) mit einem Computertomographen (CT) verbunden. Die methodenbedingt geringere Ortsauflösung nuklearmedizinischer Aufnahmen wird durch die morphologische Bildgebung ausgeglichen. In einem einzigen Untersuchungsgang können so Stoffwechsel und Anatomie abgebildet werden. Der Erfolg der Hybridgeräte erklärt sich durch die:
- Integration von Stoffwechsel und Struktur,
- komplementäre Information beider Verfahren,
- höhere Sensitivität und Spezifität und
- dadurch bedingte schnellere Diagnosefindung (one-stop-shopping).
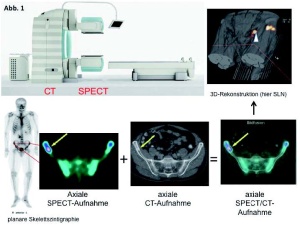
Im radiologischen CT wird die Röntgenstrahlung im Kameragehäuse erzeugt, durchdringt den Patienten (Transmissions-CT) und wird auf der gegenüberliegenden Seite von Detektoren aufgezeichnet. Dagegen ist die nuklearmedizinische Bildgebung dadurch gekennzeichnet, dass im Körper des Patienten durch Zerfall der Radiopharmaka Gammastrahlung entsteht, die dann in einem Detektorring überlagerungsfrei aufgezeichnet wird (Emissions- CT). Dieses Prinzip gilt sowohl für die Single Photon Emission Computed Tomography (SPECT) als auch für die Positronen Emission Tomographie (PET). Denn auch beim Zerfall der PETNuklide entstehen durch Vernichtungsstrahlung eines Positrons zwei Gammaphotonen, die im 1800-Winkel von gegenüberliegenden Detektorkristallen erfasst werden. In den Detektoren wird die Energie der Gammastrahlung in Lichtblitze (Szintillationen) umgewandelt und computergestützt weiterverarbeitet, daher der Begriff Szintigraphie (Abb 1).
Strahlenexposition in der Nuklearmedizin
Die Strahlenexposition der Patienten ist bei nuklearmedizinischen Untersuchungen sehr gering und liegt im Bereich der jährlichen natürlichen und zivilisatorischen Strahlenexposition, in Deutschland bei circa 5 milliSievert (mSv). Regional gibt es erhebliche Unterschiede mit höheren Messergebnissen im Südschwarzwald oder im Erzgebirge aufgrund der dortigen Uranerzvorkommen von bis zu 18 – 20 mSv pro Jahr, ohne dass in diesen Regionen eine höhere Inzidenz maligner Erkrankungen oder genetischer Fehlbildungen nachweisbar ist. Im Jahr 2006 wurde wegen der Zunahme radiologischer Untersuchungen mit höherer Strahlenexposition von der Strahlenschutzkommission eine „Orientierungshilfe für radiologische und nuklearmedizinischen Untersuchungen“ herausgegeben. In der aktuellen Auflage werden nuklearmedizinische Methoden als weiterführende Maßnahmen beziehungsweise als Spezialverfahren bei individueller Indikationsstellung empfohlen (1).
Einsatz der SPECT/CT in operativen Fachdisziplinen
Diagnose und Ausschluss der Osteitis (Unfallchirurgie/Orthopädie, HNOHeilkunde)
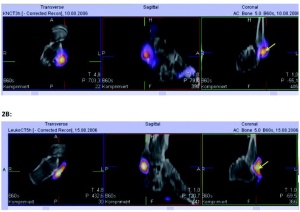
Die chirurgische Ausrichtung der BwKrhs bedingt eine Zunahme von nuklearmedizinischen Untersuchungen, die prä- und postoperativ für die weitere adäquate Therapieplanung einen entscheidenden Beitrag liefern. Im Falle von persistierenden postoperativen Beschwerden nach osteosynthetisch versorgten Frakturen muss differenziert werden, ob bei einer verzögerten Wundheilung eine Infektion vorliegt, ob knöcherne Strukturen betroffen sind oder ob es sich nur um einen Weich - teil infekt handelt. Liegt der klinische Verdacht einer Osteitis nahe, kommt im Rahmen der Stufendiagnostik bei unauffälliger radiologischer Bildgebung zunächst die 3-Phasen-Skelettszintigraphie zum Einsatz. Der Vorteil dieser Methode ist die Ganzkörper-Abbildung, ohne dass hiermit eine höhere Strahlenexposition verbunden wäre (insgesamt circa 3 mSv).
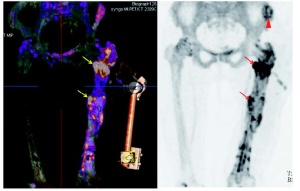
Die mit Technetium-99m-markierten Bisphosphonate, die auch in den Osteoporosetherapeutika, zum Beispiel Alendronat, in pharmakodynamisch wirksamer Dosierung enthalten sind, werden dem Patienten unmittelbar vor dem Start der Aufnahmen intravenös verabreicht. Die erste und zweite Bildgebungsphase stellen die arterielle Perfusion und die venöse Weichteildurchblutung dar, die bei entzündlichen Prozessen gesteigert sind. Nach zwei Stunden hat sich das Radiopharmakon – abhängig vom ossären Umbau – an der Knochenoberfläche adsorbiert. Posttraumatisch oder postoperativ finden aber auch unspezifische Reparationsprozesse im Operationsareal statt. Diese können mit der überlagerungsfreien Darstellung von Knochenstoffwechsel und Struktur exakter zugeordnet werden (Abb 2 und 3).
Wenn die SPECT/CT mit Skelett-Tracern eine Stoffwechselsteigerung zeigt, aber keine eindeutige Diagnose einer Osteitis zulässt, hilft die Bildgebung mit markierten Granulozyten weiter. Im Bwkrhs Ulm verwenden wir Antikörperfragmente gegen Oberflächenrezeptoren von Granulozyten. Die kleineren Fragmente haben eine geringere allergische Potenz als die kompletten Antikörper. Nach Markierung mit Tc-99m können wie bei der Skelettszintigraphie arterielle und venöse Aufnahmen nach einer und vier Stunden Ganzkörperaufnahmen durchgeführt werden mit anschließender SPECT/CT der betreffenden Körperregion. In Einzelfällen werden die Leukozyten der Patienten außerhalb des Körpers (in vitro) markiert – der Gold-Standard der Bildgebung von Entzündungen des peripheren Skelettsystems. Bei dieser sehr aufwendigen Methode wird das Blut des Patienten aufbereitet und in vitro mit einem Radiopharmakon markiert (Tc-99m- HMPAO). Dann werden die markierten Leukozyten reinjiziert und nach vier und 24 Stunden Ganzkörperaufnahmen sowie eine SPECT/CT durchgeführt. Nur mit der Hybridtechnologie lassen sich auch noch geringste Anreicherungen von Leukozyten eindeutig zuordnen (Abb 4).
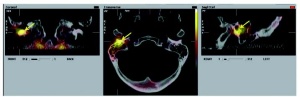
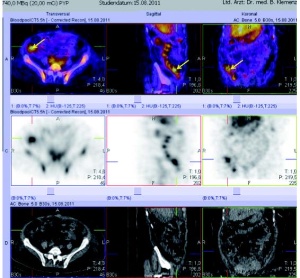
Zum sicheren Ausschluss einer Infektion oder entzündlicher Prozesse im Stamm - skelett, zum Beispiel Spondylitis oder Spondylodiszitis, ist die PET mit Fluor- 18-markierter 2-deoxy-Glucose (FDG) aufgrund ihrer sehr hohen Sensitivität die Methode der Wahl, ebenso bei der Abklärung von Fieber unklarer Genese (Fever of Unknown Origin, FUO). Eine weitere unfallchirurgische Fragestellung betrifft die Vitalität von Knochenfragmenten nach komplizierten Frakturen. Besonders sensitiv ist hier die Fluorid- PET/CT, die dank ihrer höheren Auflösung bei speziellen Fragestellungen zur Anwendung kommt (Abb 5).
Nach einem Gelenkersatz muss bei persistierenden Schmerzen geklärt werden, ob eine Lockerung beziehungsweise eine Infektion der Endoprothese vorliegt. Mit der sensitiven Kernspinresonanz-Tomographie sind minimale Veränderungen nachweisbar. Diese sind aber nicht in jedem Fall therapeutisch relevant, sondern können auf postoperativen Umbauprozessen beruhen. Daher wird die Skelett-SPECT/CT aufgrund ihrer hohen Spezifität zur klinischen Differenzierung herangezogen (2).
Blutungsquellensuche
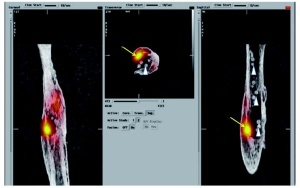
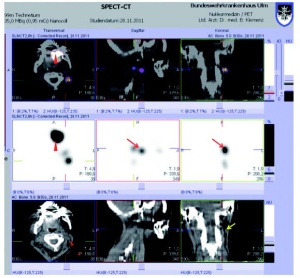
Eine relativ seltene Fragestellung an die Nuklearmedizin ist die Abklärung von unklaren Blutverlusten im Gastrointestinaltrakt. Bei größeren Blutungen von mehr als 0,5 – 1 ml/min kommt die Angiographie zum Einsatz. Im Patienten, das heißt in vivo, kann mit Tc- 99m markierten Erythrozyten aber selbst bei deutlich geringeren Blutverlusten von 0,05 – 0,1 ml/min die Blutungsquelle diagnostiziert werden (3). Auch hier erhöht die Hybridbildgebung mit der SPECT/CT die Sensitivität und Spezifität, denn außerhalb der großen Gefäße nachweisbare Aktivitätsherde lassen sich durch die SPECT/CT eindeutig den Darmschlingen zuordnen (Abb 6).
Wächterlymphknotennachweis (Sentinel Lymph Node) bei malignem Melanom und Kopf-/Halstumoren
Zur exakten Stadienfestlegung ist bei bestimmten Tumoren, zum Bespiel malignem Melanom, die Detektion des ersten drainierenden Lymphknotens (Schildwächter-Lymphknoten oder sentinel lymph node) im regionalen Lymph - abstromgebiet erforderlich. Auch wenn klinisch kein Anhalt für eine Metastasierung besteht, können kleinste Tumorabsiedlungen, selbst einzelne Tumorzellen im SLN, nachgewiesen werden. Andererseits hat ein histopathologisch unauffälliger SLN zur Folge, dass die entsprechende Lymphknotenregion nicht komplett operativ auszuräumen ist und dem Patienten mögliche Spätfolgen, zum Beispiel ein Lymphödem, erspart bleiben.
Am Tag vor der geplanten Operation wird um den Tumor intrakutan oder submukös ein Tc-99m-markiertes Eiweißmolekül (Nanokolloid, < 80 nm Durchmesser) injiziert, das über die Lymphe abfließt und in den Lymphknoten gespeichert wird. Sofort nach der Injektion werden dynamische Aufnahmen gestartet, um die Lymphabflusswege und den SLN zu dokumentieren. Anschließend wird eine SPECT/CT durchgeführt, die eine genaue Lokalisation der einzelnen Lymphknoten ermöglicht. Des weiteren lässt sich der SLN mit einer Gammasonde akustisch orten und auf der Haut markieren. Am darauf folgenden Tag kann der Operateur mit derselben Sonde den SLN lokalisieren und gezielt exstirpieren. Der Wächterlymphknoten wird in der Pathologie mit sehr großem Aufwand präpariert und untersucht, sodass selbst einzelne Melanomzellen nachweisbar sind.
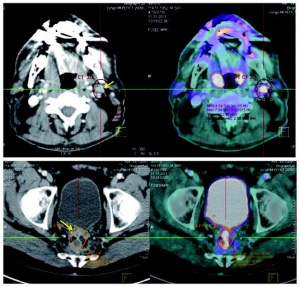
Am Körperstamm oder im Kopf-Halsbereich können Lymphbahnen die Mittellinie kreuzen. Bei Körperstamm-Melanomen oder Oropharynx-Karzinomen kann die Lymphszintigraphie einen kontralateralen Abfluss bestätigen oder ausschließen und damit das operative Vorgehen bestimmen (Abb 7).
Einsatz der PET/CT in operativen Fachdisziplinen
Die Positronen-Emissions-Tomographie in Kombination mit Computertomographie (PET/CT) hat in den vergangenen Jahren einen immer höheren Stellenwert in der klinischen Routine erlangt. Onkologische Indikationen sind unter anderem in der Viszeralchirurgie die Frage nach Rezidiven kolorektaler Karzinome, das Primärstaging von Pankreas- und Ösophaguskarzinomen, in der Thoraxchirurgie das Staging von Bronchialkarzinomen, in der HNO-Heilkunde und Mund-Kiefer-Gesichts-Chirurgie die Primär- und Rezidivdiagnostik von Kopf-Halstumoren und in der Dermatologie das Melanom-Staging und -Restaging (im 2. Teil werden im Zusammenhang mit Hirntumoren die Indikationen der Neurochirurgie erläutert). Das am häufigsten verwendete Radiopharmakon ist Fluor-18 markierte 2- deoxy-Glucose (FDG). In bösartigen Prozessen sind der Glucosestoffwechsel beziehungsweise die Glykolyse gesteigert, sodass der Tracer in den Tumorzellen stärker gespeichert wird als im übrigen Gewebe. Daher wird die PET/CT überwiegend in der Onkologie angewendet. Weil ohnehin bei den meisten Tumor- Patienten zur Stadienbeurteilung, beim Restaging oder in der Therapiekontrolle ein CT notwendig ist, kann die integrierte Untersuchung als PET/CT mit Hilfe der zusätzlichen metabolischen Information zu einer rascheren Diagnose und Therapie führen. Die Ganzkörpertechnik erfasst dabei eine lymphogene oder hämatogene Metastasierung, ermöglicht die Diagnose von Zweittumoren und den Nachweis von Primärtumoren bei unbekanntem Primarius (Cancer with Unknown Primary, CUP) (Abb 8).
Modernste Rekonstruktionsverfahren mit 3D-Rekonstruktion erleichtern dem Kliniker bei bestimmten Fragestellungen die Entscheidung über das weitere Vorgehen (Abb 5).
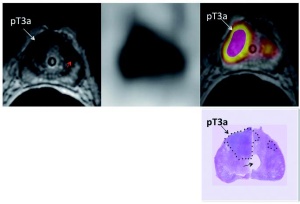
Hoch differenzierte Tumoren mit langsamer Wachstumstendenz können mit Spezialtracern diagnostiziert werden. Beim Prostatakarzinom kann das Rezidiv mit Hilfe von Fluor- 18-markiertem Cholin detektiert werden. In der Primärdiagnostik ist bei erhöhtem PSA und frustraner Stanzbiopsie eine Wiederholung der Probeentnahme indiziert. Der Urologe orientiert sich bei der erneuten Stanzbiopsie am Cholin- PET/CT. Im Rahmen eines Sonderforschungsprojektes haben wir die Cholin-PET und die endorektale Kernspinresonanz-Tomographie (PET/eMRT) beim Prostatakarzinom untersucht. In dieser weltweit ersten klinischprospektiven Studie wurde die diagnostische Treffsicherheit der Software-basierten PET/ eMRT-Fusion mit dem postoperativen histologischen Resultat als Goldstandard verglichen (Abb 9). Die Studie wurde vor kurzem abgeschlossen und befindet sich gegenwärtig in der statistischen Auswertung (4).
Diskussion
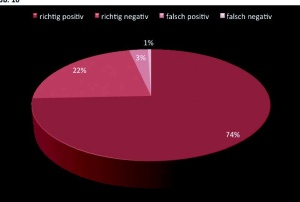
Der diagnostische Stellenwert der FDGPET/ CT misst sich am „Gold-Standard“ der Histologie beziehungsweise an Follow- up-Untersuchungen. Im BwKhrs Ulm wurden über einen Zeitraum von neun Monaten 573 FDG-PET-Untersuchungen mit den histologischen Befunden korreliert; zum damaligen Zeitpunkt wurden die PET- und CT-Diagnostik in getrennten Geräten durchgeführt und Software-basiert fusioniert. Schon mit dieser Methodik ergab sich eine sehr hohe diagnostische Treffsicherheit von fast 97 % (Abb 10). Mit dem jetzt vorhandenen PET/CT-Hybridscanner sind diese hervorragenden Ergebnisse auch für Untersuchungen mit spezifischeren PET-Tracern zu erwarten.
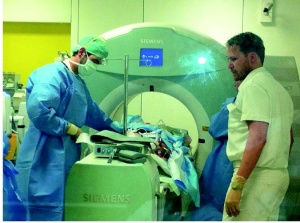
Eine wichtige Voraussetzung für die Güte jeder diagnostischen Methode ist der interdisziplinäre Dialog, der im BwKrhs Ulm seit jeher gepflegt wird. Beispielhaft für die hervorragende interdisziplinäre Kooperation in Ulm ist die ständige Verfügbarkeit des PET/CT für die Untersuchung polytraumatisierter Patienten bei Ausfall des Schockraum- CT (Abb 11).
Die innovativen kombinierten Bildgebungsverfahren in der Nuklearmedizin stellen neue Anforderungen an den Facharzt. Das hat sich niedergeschlagen in der Empfehlung der Strahlenschutzkommission (SSK) zu einer 24- monatigen Zusatzqualifikation in der CT-Diagnostik für die Nuklearmediziner, die in einem PET/CT-Zentrum arbeiten (5).
Denn das technologische Prinzip der integrierten Bildgebung erfordert auch eine integrierende Beurteilung der PET/CT-Aufnahmen durch den Nuklearmediziner mit CT-Fachkunde. Vor dem Hintergrund der kontinuierlichen Entwicklung neuer PETPharmaka ist eine solche PET/CTBefundung durch den fachkundigen Nuklearmediziner um ein Vielfaches effektiver und effizienter als die separate Beurteilung von PET und CT durch zwei Fachärzte. Die Entwicklung neuer, hochspezifischer PET-Tracer schreitet unaufhörlich voran. Ihr Einsatz in der klinischen Routine macht ein Hybrid-PET/CT zwingend erforderlich: Eine isolierte Beurteilung von funktionellen Bildern ist ebenso wenig zielführend wie der alleinige CT-Datensatz, weil sich in frühen Krankheitsstadien häufig keine morphologischen Auffälligkeiten finden. Nur die integrierende fachliche Befundbetrachtung der PET/CT-Bilddaten führt zeitnah zur korrekten Diagnose.
Die zunehmende Bedeutung der funktionellen Bildgebung innerhalb des Sanitätsdienstes zeigt sich unter anderem darin, dass innerhalb kurzer Zeit eine Qualifizierte Initiative (QI) für die Einrichtung eines PET-Heißlabors genehmigt wurde. Die Initiative ging von der Nuklearmedizin des BwKrhs Ulm aus und wird von ihr federführend koordiniert. Ein eigenständiges PET-Heißlabor ist in der Tatsache begründet, dass die wenigsten PET-Pharmaka als Arzneimittel zugelassen sind. In den großen Bundeswehrkrankenhäusern sind aber für bestimmte Erkrankungen, zum Beispiel aus dem onkologischen Spektrum, spezifische diagnostische Tracer notwendig, um schnellstmöglich die richtige Therapie einzuleiten. Diese Radiopharmaka dürfen nach geltender Gesetzeslage nur für den Eigenbedarf produziert und nur an den eigenen Patienten angewendet, nicht aber an andere Nuklearmediziner vertrieben werden. Es gibt also keine gesetzlich erlaubte Alternative zum PET-Heißlabor. Da die Entwicklung innovativer PET-Tracer in ständigem Fluss ist, können hier nur die derzeit aktuellen Indikationen genannt werden: neuroendokrine Tumoren (Gallium- markierte Peptide), Hirntumoren (Fluor-markierte Aminosäuren), Klärung des Wachstumsmusters von Tumoren (Fluor-markiertes Thymidin, Angiogenese- Marker), Hypoxie-Marker, neurologische Erkrankungen (Rezeptor-Agonisten/ Antagonisten), kardiologische Erkrankungen (Perfusionsmarker, Marker zur Plaquebildgebung). Im PET-Heißlabor können alle diese Pharmaka GMPgerecht produziert werden.
5. Schlussfolgerungen
Die nuklearmedizinische Hybridtechnologie ist im BwKrhs Ulm als exakte, nicht-invasive und umfassende Methode seit Jahren etabliert und mit dem PET/CT-Scanner auf dem neuesten Stand der Technik. Das geplante PETHeißlabor ist ein weiterer wichtiger Baustein, damit die Nuklearmedizin für zukünftige Entwicklungen auf dem Gebiet der molekularen Bildgebung gerüstet ist.
Fotos: Archiv Nuklearmedizin, Bundeswehrkrankenhaus Ulm
Literaturverzeichnis
- Strahlenschutzkommission Orientierungshilfe für bildgebende Untersuchungen Empfehlung der Strahlenschutzkommission. Verabschiedet auf der 231. Sitzung der SSK am 09./10.12.2008, Veröffentlicht im BAnz Nr. 5a vom 12.01.2010, http://www.ssk.de/de/werke/2008/kurzinfo/ssk0813.htm am 28.11.2011).
- Hischmann MT, Konala P, Iranpour F, Kerner A, Rasch H, Friederich NF: Clinical value of SPECT/CT for evaluation of patients with painful knees after total knee arthroplasty – a new dimension of diagnostics? BMC Musculoskelet Disord 2011; 4: 12-36.
- Schober O: Gastrointestinaltrakt; in Büll U, Schicha H, Biersack H J, Knapp W H, Reiners Chr., Schober O: Nuklearmedizin, Georg Thieme (Stuttgart), 1999: 381.
- Hartenbach M, Sparwasser C, Danz B, Klemenz B: Stellenwert der Cholin-Positronen-Emissions-Tomographie kombiniert mit der Kernspintomographie durch Softwarefusion im prätherapeutischen Staging beim Prostatakarzinom. Prospektive, kontrollierte, klinische Studie, Phase III. EudraCT-Nummer: 2006-003933-33; Prüfplan-Code: 12K3-S-140708.
- Strahlenschutzkommission Anforderungen an die Strahlenschutz-Fachkunden in der Medizin für Ärzte - Erläuterungen zur Sachkunde, Empfehlung der Strahlenschutzkommission, verabschiedet in der 246. Sitzung der Strahlenschutzkommission am 02./03. Dezember 2010. http://www.ssk.de/de/werke/2010/volltext/ssk1011.pdf, am 8.12.2011.
Datum: 29.08.2012
Quelle: Wehrmedizinische Monatsschrift 2012/5-6